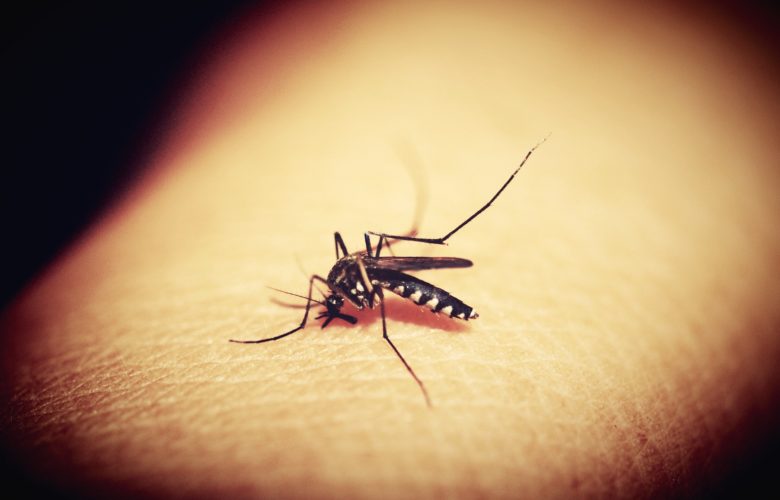
Plus de 300 millions de personnes contractent le paludisme chaque année, dont un grand nombre de touristes revenant d’Afrique, d’Amérique du Sud et de certaines îles d’Océanie. Le paludisme est l’une des trois maladies infectieuses les plus importantes au monde, avec le sida et la tuberculose. On estime qu’actuellement 45% de la population de plus d’une centaine de pays vit dans des zones à risque de paludisme. Le nombre de nouveaux cas est estimé à 300-500 millions par an, et le nombre de décès à 1,5-2,7 millions par an.
- Plasmodium vivat (parasite mobile),
- Plasmodium falciparu (drépanocytaire),
- Plasmodium ovale,
- Plasmodium knowlesi,
- Plasmodium malariae.
Les infections les plus courantes sont celles des spores mobiles et falciformes, qui provoquent l’état le plus grave et le plus dramatique du patient atteint de paludisme. Les jeunes enfants de moins de 5 ans, les femmes enceintes et les personnes souffrant de déficiences immunitaires sont les plus exposés au risque de paludisme grave et de complications potentiellement mortelles. Les Européens sont le plus souvent infectés lorsqu’ils se rendent au Kenya, au Congo, en Tanzanie, à Madagascar, au Mozambique, au Nigeria, en Colombie et en Thaïlande. Les statistiques indiquent que plus de deux millions de personnes meurent chaque année de cette maladie et de ses complications. L’infection se produit par la piqûre d’un moustique femelle qui se nourrit de sang humain. Les spores sont ensuite introduites dans le corps humain par la salive de l’insecte et se multiplient dans les cellules du foie. Les protozoaires matures attaquent principalement les globules rouges, ce qui est responsable de la plupart des symptômes de la maladie, mais des changements pathologiques se produisent également dans d’autres organes. Il est important de se rappeler qu’une seule piqûre suffit pour attraper la malaria, et que les moustiques attaquent généralement avant le coucher et le lever du soleil ! L’immunité contre le paludisme persiste après l’infection, mais elle n’est pas permanente et les infections peuvent se reproduire mais ne sont plus aiguës.
Cas de paludisme en Suisse
En Suisse, 50 cas de paludisme d’importation sont signalés chaque année, y compris des formes cliniques graves dues à la drépanocytose. En outre, un grand nombre de Suisse sont traités en dehors du pays, dans des zones de malaria ou sur le chemin du retour. Le taux de mortalité élevé dû au paludisme grave ou non diagnostiqué est inquiétant. Bien qu’il ne s’agisse pas de plus de trois cas par an, par rapport à l’incidence, il est seize fois plus élevé que dans les autres pays européens.
3 Les symptômes du paludisme
Il faut généralement plusieurs jours (8-40) entre l’infection et l’apparition des symptômes typiques pour diagnostiquer le paludisme. Cette période est appelée période d’incubation du paludisme, et sa durée dépend de l’espèce de spirochète qui infecte le corps. Les premiers symptômes du paludisme ne sont pas caractéristiques et posent donc un sérieux problème de diagnostic. Une forte fièvre, dépassant 40 degrés Celsius, associée à des frissons, des nausées, des vomissements, des maux de tête, nécessite toujours la consultation d’un médecin. Le stade final d’une telle attaque se caractérise par des sueurs congestionnées, et la température du corps diminue soudainement. Selon le type de germe, on observe l’apparition de la fièvre tous les trois ou quatre jours (dits troisième et quatrième). Il est important de rappeler que le paludisme ne suit pas toujours ce schéma, ce qui le rend difficile à diagnostiquer. Vous devez toujours décrire vos symptômes au médecin et lui parler de vos récents voyages à l’étranger, car ces informations constituent la principale source de diagnostic et raccourcissent le délai de diagnostic. Les douleurs musculaires, l’essoufflement, la perte de conscience, les symptômes neurologiques et les douleurs dorsales peuvent parfois être des symptômes supplémentaires du paludisme, ce qui rend le diagnostic difficile. Le paludisme non traité peut entraîner de nombreuses complications. La dégradation accrue des globules rouges provoque une anémie grave, qui entraîne à son tour une hypoxie chronique des tissus, les globules rouges étant les principaux transporteurs d’oxygène dans le corps humain. Le site où ces cellules sanguines se décomposent – la rate – augmente de taille, parfois à tel point qu’elle peut éclater. Les patients atteints de paludisme peuvent tomber dans le coma et développer une insuffisance rénale aiguë. La propagation du parasite dans le sang peut entraîner un choc mortel. Les complications tardives du paludisme comprennent le syndrome néphrotique, le syndrome palustre hyperréactif, l’hypersplénisme (le syndrome dit de splénomégalie tropicale) et la fibrose de la couche interne du muscle cardiaque (endocarde).
4. le traitement du paludisme
Le paludisme est sans aucun doute une maladie dangereuse qui doit être traitée à chaque fois. Dans ce cas,
- Comment pouvons-nous faire ?
- Et que pouvons-nous faire pour éviter de contracter le paludisme ?
Encore une fois, il est important de consulter un médecin lorsqu’on prévoit un voyage dans une région où sévit la malaria, afin qu’il puisse nous aider à choisir le bon type de prévention. La prévention la plus courante est une combinaison de deux médicaments : l’atovaquone et le proquanil. Cependant, une fois le paludisme diagnostiqué, un traitement est plus ou moins nécessaire pour éliminer les spores de l’organisme. Les médicaments couramment utilisés à cette fin sont : la chloroquine, la quinine, la primaquine, la doxycycline et bien d’autres.
5. les médicaments antipaludiques
La prévention de la propagation du paludisme dans les zones où il sévit passe par l’élimination des sites de reproduction des moustiques. En outre, les maisons sont pulvérisées d’insecticides et des moustiquaires sont utilisées. La prévention individuelle du paludisme consiste à éviter le contact avec les moustiques et à prendre des médicaments antipaludiques. Le médicament le plus couramment utilisé contre le paludisme est la chloroquine. Cependant, elle devient moins efficace en raison de la propagation de la résistance des spores. Sur les quelque 250 000 citoyens Suisse qui se rendent chaque année dans des zones sensibles au paludisme en tant que touristes ou pour affaires, une proportion importante n’a aucune connaissance des risques sanitaires dans leur pays de destination. Les vaccinations préventives requises ne sont pas effectuées et une chimioprophylaxie adéquate contre le paludisme n’est pas mise en place. Approprié, c’est-à-dire à la bonne dose et avec l’utilisation de médicaments auxquels les spores du paludisme sont sensibles dans une zone et un pays donnés. Tous les voyageurs se rendant dans les pays dits tropicaux devraient subir un examen médical avant leur départ et se voir proposer un traitement prophylactique approprié dans une clinique spécialisée dans les maladies tropicales.
Afin de prévenir le paludisme, il est important d’éviter les moustiques du genre Anopheles principalement entre le crépuscule et l’aube, dans certaines régions toute l’année, et dans d’autres uniquement pendant ou peu après la saison des pluies. Le contact avec les moustiques est rendu plus difficile par le port de vêtements appropriés le soir (manches et pantalons longs, chaussettes épaisses) et l’utilisation de produits anti-moustiques sur les parties exposées du corps, notamment le cou, les mains et les pieds. Il faut protéger les logements en plaçant des moustiquaires aux fenêtres et aux portes d’entrée, en utilisant des insecticides (insecticides, sprays divers, électro-fumigateurs), en climatisant les pièces et en dormant sous des moustiquaires, si les pièces ne sont pas exemptes de moustiques. Les travaux intensifs menés dans le monde entier pour trouver un vaccin contre le paludisme sont encore loin d’aboutir.